Todos lo hemos sufrido alguna vez. Y es que los pies de atleta y otras enfermedades dermatológicas causadas por hongos son muy comunes, especialmente en verano, donde se reúnen más las condiciones que necesitan: humedad y temperaturas altas.
Especialmente las duchas de las piscinas y vestuarios públicos propician esta patología, la cual está causada por la colonización por parte de hongos de la epidermis de la región de los pies. Los hongos consiguen infectarnos y crecer y reproducirse, extendiéndose y dando lugar a unas lesiones características que cursan con enrojecimiento y una picazón que puede llegar a ser muy intensa.
No es una condición grave, pero es contagiosa y puede resultar muy molesta, por lo que es importante conocer cómo se puede prevenir esta patología. Por ello, en el artículo de hoy hablaremos del pie de atleta, analizando tanto sus causas como sus síntomas, así como los tratamientos para curarlo y las medidas de prevención más efectivas.
- Te puede interesar: "Las 25 enfermedades dermatológicas más comunes"
¿Qué es el pie de atleta?
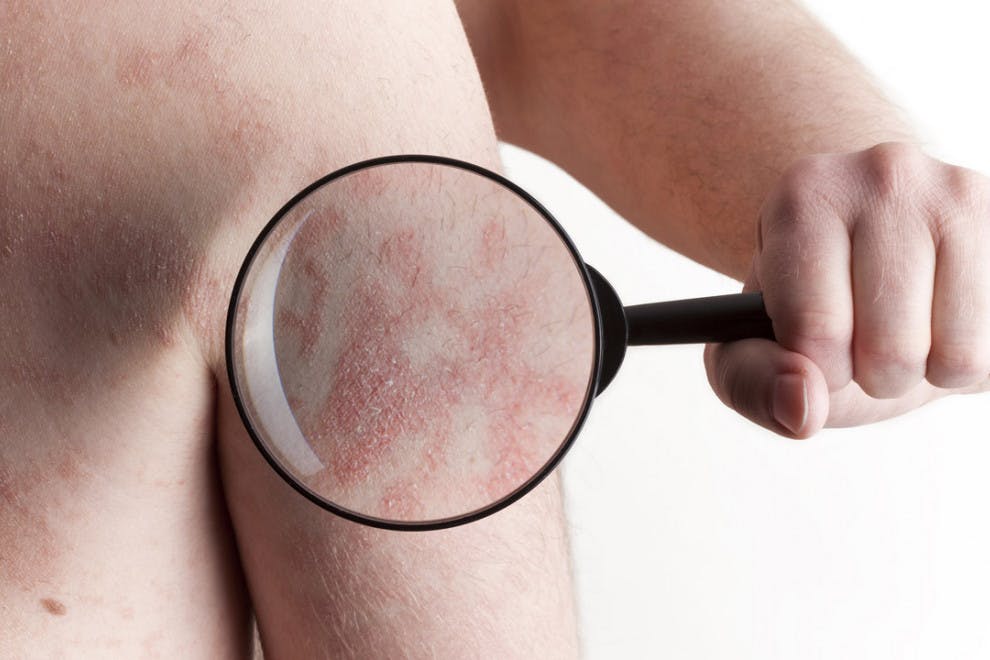
Tinea pedis, conocida popularmente como pie de atleta, es una infección micótica, es decir, por parte de hongos, que colonizan la superficie de la epidermis de los pies, especialmente los pliegues entre los dedos, la planta y los bordes. Su nombre es debido a que los deportistas, por pasar tiempo con los pies húmedos y en vestuarios, tienen más probabilidades de sufrirlo.
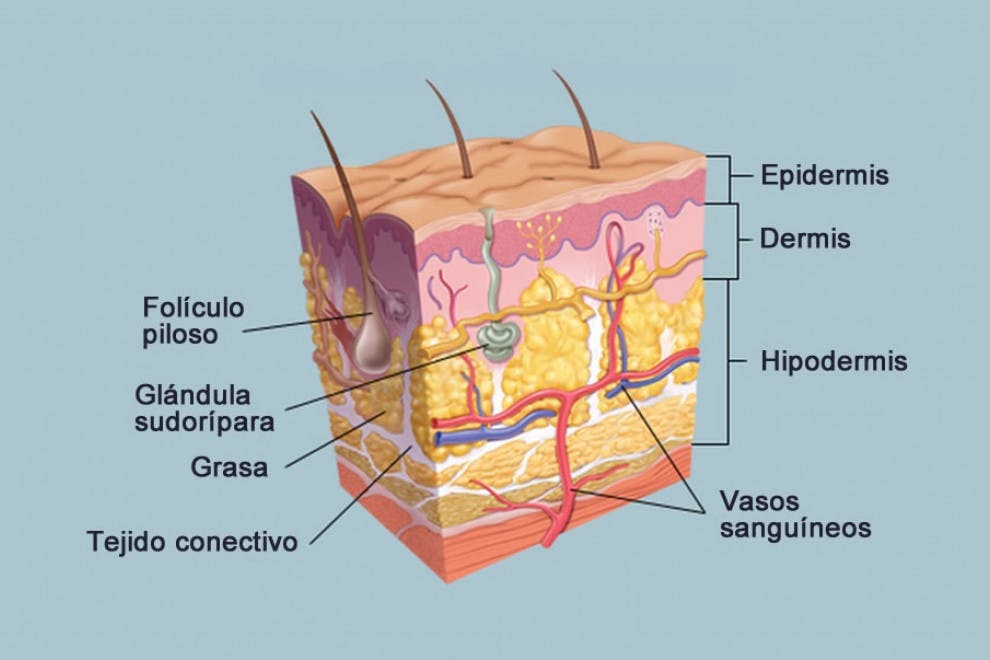
Por lo tanto, se trata de una enfermedad dermatológica que, pese a ser leve, está causada por los denominados hongos dermatofitos, es decir, “que se alimentan de piel”. De todos modos, de lo que realmente se alimentan estos hongos es de la queratina, una proteína que forma una estructura fibrosa y que representa el componente principal de las capas más externas de la epidermis.
El pie de atleta, pues, no es una infección profunda. Los hongos responsables de la colonización, que son básicamente tres especies (“Trichophyton rubrum”, “Trichophyton mentagrophytes” y “Epidermophyton floccosum”), se alimentan de la queratina que hay en las capas más externas de la piel de los pies.
Debido a los daños que causan en la piel, a la reacción del sistema inmunitario y a las sustancias que los hongos segregan a medida que crecen, el pie de atleta provoca descamación de la piel, la cual viene acompañada de picazón, enrojecimiento y ardor en la zona dañada.
Aunque muchas veces la gente opta por dejar que la enfermedad remita por sí sola, en el mercado pueden obtenerse cremas antimicóticas (de venta libre) que matan a los hongos de forma muy efectiva. De todos modos, sabiendo las condiciones que propician su contagio, lo mejor es prevenir su aparición.
Causas
La causa de los pies de atleta es sufrir una infección por parte de los hongos dermatofitos que hemos mencionado anteriormente, es decir, permitir que unos hongos colonicen la epidermis de nuestros pies. Pero estos hongos no pueden hacerlo siempre, solo nos infectan cuando se reúnen una serie de condiciones.
La principal causa de contagio es pisar con los pies descalzos superficies húmedas por las que otra persona con estos hongos (o sin necesidad de que esto ocurra, pues los hongos pueden venir del exterior de forma natural) haya pasado. Una vez queda en el suelo y dispone de humedad y calidez, el hongo empieza a reproducirse “a la espera” de que alguien pase por encima.
Una vez hemos pisado la superficie, el hongo ya se encuentra en la superficie de nuestros pies, por lo que ya no tiene impedimentos para crecer. Si, además, seguimos propiciando la humedad de los pies, más fácil se lo pondremos para que se expanda.
Por lo tanto, la principal causa es pasear descalzo por duchas públicas, vestidores de gimnasio, vestuarios de equipos deportivos, piscinas, saunas, baños y cualquier otro lugar con condiciones de humedad, alta temperatura y por el que se mueven más personas.
De igual modo, llevar medias húmedas o vestir zapatos muy ajustados, especialmente en época de verano aumenta la susceptibilidad a las infecciones. En menor medida pero también importante de mencionar es que, ya en el ambiente doméstico, compartir ropa o ir descalzo por una casa donde alguien sufre pies de atleta es una fuente de contagio a tener en cuenta.
Síntomas
El principal síntoma del pie de atleta es que se observa una erupción roja escamosa que, si bien suele empezar entre los dedos de los pies, no tarda en expandirse. Esta descamación y el hecho de que la piel se vuelva quebradiza viene acompañada de picazón, ardor y enrojecimiento, unas molestias que tienden a empeorar una vez nos quitamos el calzado.
Esto puede afectar a uno o ambos pies, aunque es importante tener en cuenta que los hongos no solo son capaces de alimentarse de la queratina de los pies, sino de cualquier región del cuerpo. Se da en los pies porque es la parte que entra en contacto más fácilmente con superficies húmedas y mojadas, pero lo cierto es que puede extenderse a las manos o a cualquier otra zona del cuerpo, especialmente si nos rascamos. De ahí que se recomiende, pese a que escuece mucho, no rascarse las erupciones.
No es común, pero a veces este sarpullido puede venir acompañado de úlceras o ampollas, aunque solo en el caso de las personas más sensibles al ataque de los hongos. De todos modos, no se trata en absoluto de una enfermedad grave.
El mayor riesgo es que, como hemos mencionado, el hongo se desplace a otras regiones del cuerpo, generalmente las manos, las uñas o la ingle. E incluso así, pese a que pueda ser más molesto, sigue sin ser un problema grave, pues el hongo no llega a afectar nunca a las capas internas de la piel ni daña, evidentemente, órganos vitales.
De todos modos, se recomienda aplicar siempre un tratamiento en base a cremas antimicóticas y los especialistas advierten que, en caso de que el sarpullido no remita a las dos semanas de empezar el tratamiento, habría que acudir al médico.
Prevención
A pesar de que no sea en absoluto una enfermedad grave y que haya tratamientos poco invasivos que resuelven efectivamente la infección en pocos días, dado que provoca síntomas molestos y a que es contagioso, lo mejor es, como sucede con todas las enfermedades, prevenirlo. Y en el caso de los pies de atleta, las formas de prevención son las más sencillas y a la vez efectivas.
Sabiendo las causas de su desarrollo y las condiciones que necesitan los hongos tanto para crecer como para infectarnos, las siguientes medidas deberían aplicarse siempre: no caminar descalzo por lugares públicos (especialmente si son húmedos y/o es verano), mantener siempre los pies secos (llevar calzado aireado en verano), secar bien los pies después de ducharse y bañarse, utilizar sandalias en piscinas, vestuarios, saunas y duchas públicas, no compartir calzado con nadie, no llevar siempre los mismos zapatos (para darles tiempo a que se aireen), cambiarse regularmente de medias, evitar en verano los zapatos que transpiran poco, llevar los calcetines siempre bien limpios, mantener los pies frescos…
Siguiendo estas sencillas estrategias se reduce casi al mínimo el riesgo de sufrir pies de atleta, algo que, si bien no es grave, sí que puede resultar muy molesto. De todos modos, como no siempre es posible prevenir su contagio, afortunadamente disponemos también de tratamientos que curan la patología generalmente de forma muy efectiva.
Tratamiento
Cuando tenemos un pie de atleta, no hace falta ir al médico. Basta con ir a la farmacia y comprar alguno de los ungüentos, cremas, polvos o aerosoles antimicóticos, es decir, que matan a los hongos. Estos productos pueden obtenerse sin necesidad de receta.
Durante el tratamiento en casa, hay que ponerse diariamente el producto antimicótico justo en la zona del sarpullido siguiendo siempre las normas de uso y consejos. Es importante tener en cuenta que, incluso cuando ya no hay una erupción visible, todavía pueden quedar hongos. Por ello y para evitar que estos “supervivientes” vuelvan a expandirse, es importante continuar el tratamiento al menos durante una semana más.
Durante este tiempo, sigue siendo igual (o más) importante seguir los consejos de prevención para evitar ponerles facilidades a los hongos, además de evitar rascarse para evitar que la infección se desplace a otras regiones del cuerpo.
Las pomadas pueden reducir la picazón y el ardor, aunque si los síntomas y molestias continúan, para aliviarlo es mejor sumergir los pies en agua fría, pero nunca rascarlos. En una semana, lo más común es que el sarpullido prácticamente haya desaparecido, aunque, como hemos dicho, para evitar que la enfermedad resurja, habría que continuarlo una semana más.
Hay veces en las que algunas personas no responden bien al tratamiento. En este caso, si después de dos semanas de tratamiento el sarpullido continúa, sí que habría que acudir al médico o podólogo especialista. Este podrá recetar medicamentos más fuertes (que ya no son de venta libre) e incluso antimicóticos que ya no se aplican encima de la piel, sino que se administran por vía oral a través de pastillas. Incluso cuando hay que recurrir a esto, la enfermedad se supera sin mayores complicaciones.
Referencias bibliográficas
- Jiménez Olvera, H.D., Briseño Gascón, G., Vásquez del Mercado, E., Arenas, R. (2017) “Tinea pedis y otras infecciones podales: datos clínicos y microbiológicos en 140 casos”. Dermatología Cosmética, Médica y Quirúrgica.
- Cardona Castro, N., Bohórquez Peláez, L. (2010) “Diagnóstico diferencial de las micosis superficiales con enfermedades dermatológicas”. Revista CES Medicina.
- Kumar, V., Tilak, R., Prakash, P. et al (2011) “Tinea Pedis– an Update”. Asian Journal of Medical Sciences.