La reproducción sexual es, sin duda, uno de los mayores logros evolutivos de la historia de los seres vivos. Lejos de generar simplemente clones (como hacen las bacterias), poder “mezclar” la información genética de dos progenitores para dar lugar a un individuo único es lo que ha hecho posible la evolución de todas las especies.
En el artículo de hoy hablaremos acerca de uno de los procesos celulares que ha hecho (y sigue haciendo) posible la reproducción sexual: la espermatogénesis. Esta consiste en la generación de células sexuales masculinas, más popularmente conocidas como espermatozoides.
Como bien sabemos, los espermatozoides son células encargadas de fecundar el óvulo, que es la célula sexual femenina, permitiendo así la formación de un cigoto cuyo material genético deriva del de ambos padres y que se desarrollará hasta dar lugar a un individuo.
Pero, ¿por qué etapas está compuesta la espermatogénesis? ¿Dónde tiene lugar? ¿Cómo es posible generar más de 100 millones de espermatozoides al día? ¿Ocurre por mitosis? ¿O por meiosis? Hoy responderemos a estas y otras preguntas acerca de este proceso.
- Te recomendamos leer: “¿Cuál es el tiempo de vida promedio de un espermatozoide?”
¿Qué es la espermatogénesis?
La espermatogénesis, también conocida como espermatocitogénesis, es el proceso de generación de espermatozoides, las células sexuales masculinas. Partiendo de unas células germinales, estas van pasando por distintas etapas hasta dar lugar a un espermatozoide maduro capaz de fecundar un óvulo.
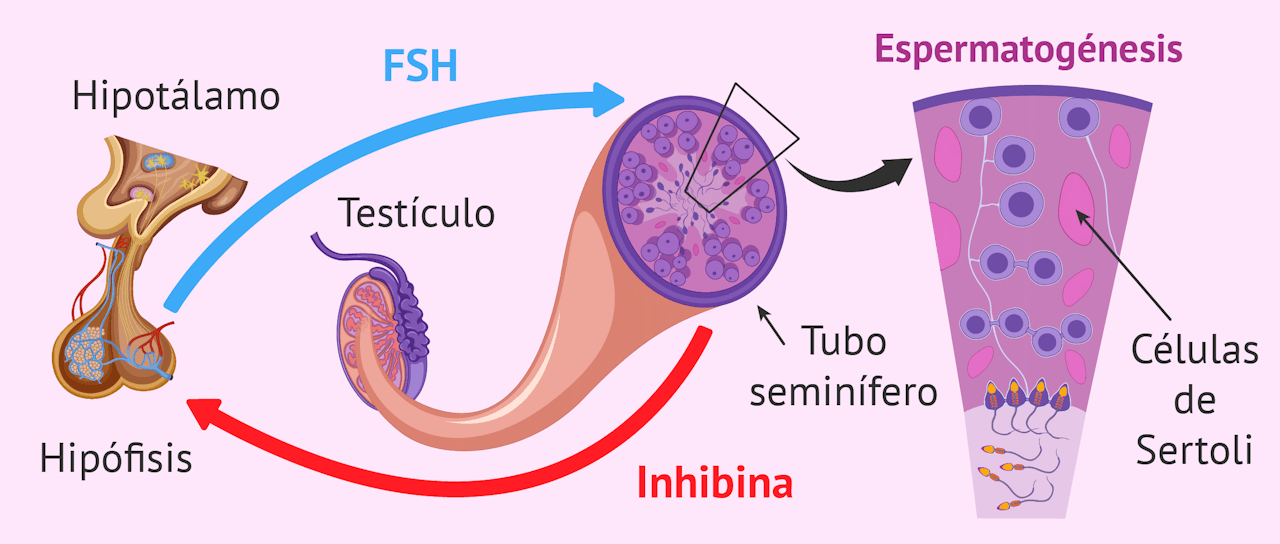
Esta espermatogénesis tiene lugar en el epitelio de los túbulos seminíferos, localizados en los testículos (las gónadas masculinas), los cuales son una especie de conductos altamente enrollados que pueden llegar a medir de 30 a 60 centímetros de largo y con unos 0,2 milímetros de ancho. En cada testículo hay más de 500 túbulos de este tipo.
Esto hace que haya una gran extensión para realizar la espermatogénesis, la cual, en el caso de la especie humana y sumando todas las etapas, suele tener una duración aproximada de unos tres meses.
La base de este proceso celular es que de cada célula germinal, conocida también como espermatogonia diploide, se obtienen cuatro espermatozoides haploides. Pero, ¿qué significa esto de diploide y haploide? Veámoslo con detenimiento porque aquí radica la clave de su importancia.
- Te recomendamos leer: "Las 11 fases de la meiosis (y qué sucede en cada una)"
Espermatozoides y haploidía: ¿quién es quién?
Como bien sabemos, la especie humana tiene 23 pares de cromosomas, es decir, un total de 46. Esto significa que en el núcleo de cualquiera de nuestras células (desde una célula del riñón hasta una muscular o una neurona) hay 23 pares de cromosomas, teniendo cada uno de ellos a su homólogo, hasta dar un total de 46.
Estas células que tienen 23 pares de cromosomas reciben el nombre de diploides (2n), pues, de algún modo, tienen dos cromosomas de cada. Y cuando estas células se dividen (constantemente hay que renovar tejidos) realizan un proceso de mitosis, que consiste en, “simplemente”, replicar el ADN, es decir, hacer copias y dar lugar a una células hija igual a la progenitora. En otras palabras, pasamos de una célula diploide a otra de diploide con la misma dotación genética.
Pero esto no es lo que sucede en la espermatogénesis. Como entenderemos ahora mismo, no tendría ningún sentido generar células diploides. Por esta razón, el proceso de generación de espermatozoides es distinto al que sucede con las otras células del organismo.
En la espermatogénesis, aunque, como analizaremos en sus etapas, también ocurre la mitosis, la clave es otro proceso de división: la meiosis. En ella, partiendo de una espermatogonia diploide (2n), se estimula que su material genético pase por un proceso de entrecruzamiento cromosómico, en el que tiene lugar un intercambio de fragmentos entre los cromosomas homólogos, generando así cromosomas únicos.
Cuando esto ya ha pasado, sigue siendo una célula diploide. Para remediarlo, cada cromosoma se separa de su pareja y cada uno va a una célula distinta, la cual sufrirá cambios morfológicos (para dar lugar al espermatozoide en sí con su cabeza y cola) y, sobre todo, pasará a tener la mitad de cromosomas. En lugar de un total de 46 (23 pares), tendrá solo 23. En este momento, tenemos una célula haploide (n). Hemos pasado de una célula diploide a una haploide con una dotación genética diferente a la original.
Y que sea haploide es importantísimo, pues cuando llegue el momento de fecundar y ambos gametos (espermatozoides y óvulos) “junten” su material genético, teniendo en cuenta que cada uno tiene 23 cromosomas (son haploides los dos), el cigoto resultante, por simples matemáticas, tendrá 23 pares, es decir, 46. Pasa a ser diploide por unión de dos gametos haploides. Y aquí está la clave de la vida y de que cada uno de nosotros seamos únicos.
¿En qué etapas se divide la espermatogénesis?
Habiendo entendido qué es y su importancia a nivel biológico, ya podemos pasar a ver sus distintas fases. Sobre todo, es muy importante que no olvidemos que su fundamento es el de, partiendo de una célula germinal diploide, generar 4 espermatozoides haploides. Evidentemente, hay miles de espermatogonias en los túbulos seminíferos, lo que explica que se generen diariamente más de 100 millones de espermatozoides.
Hay tres etapas principales, que, por orden, consisten en la formación de las espermatogonias (las células germinales), la generación de espermatozoides inmaduros y, finalmente, la maduración de los mismos. De todos modos, hay subetapas que comentaremos.
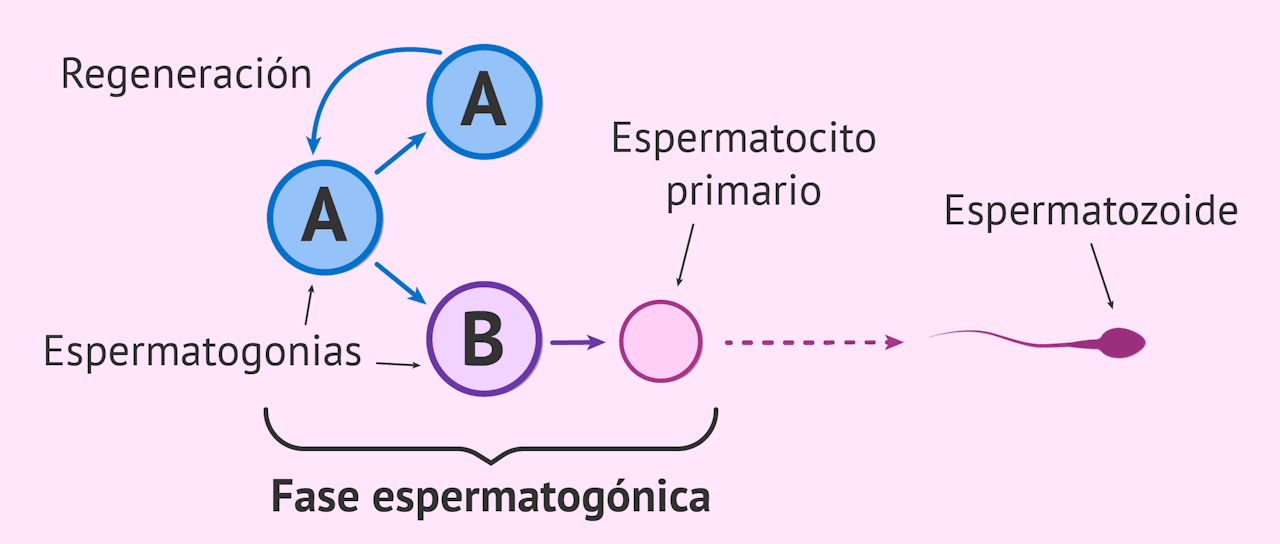
1. Fase proliferativa o espermatogónica
Cuando empieza la pubertad del hombre, su aparato reproductivo se activa y empezará esta fase. Esto sucede porque el aumento en los niveles de testosterona hace que, a partir de las células madre germinales, se formen las espermatogonias.
En esta fase proliferativa, también conocida como espermatogónica, por un proceso de mitosis, se generan las células germinales o espermatogonias. Las primeras en formarse son las de tipo A, las cuales siguen dividiéndose por mitosis en los túbulos seminíferos hasta dar lugar a las de tipo B. Las diferencias entre ambos tipos se basan simplemente en algunos cambios morfológicos, pero no tienen mayor importancia.
Lo que sí que hay que tener en cuenta es que son los espermatogonios B, productos de la división mitótica (por lo que siguen siendo diploides), las que entrarán en la siguiente fase para generar, ahora sí, espermatozoides. Estos espermatogonios de tipo B se diferencian hasta formar lo que se conoce como espermatocitos primarios.
En resumen, la primera etapa de la espermatogénesis consiste en la generación de células germinales diploides de dos tipos distintos. Los de tipo A proceden de las células madre y su función es la de dividirse mitóticamente para asegurar no solo la producción de los de tipo B (las que seguirán el proceso), sino que su dotación genética sea correcta para que no haya problemas en etapas posteriores.
2. Fase meiótica o espermatocítica
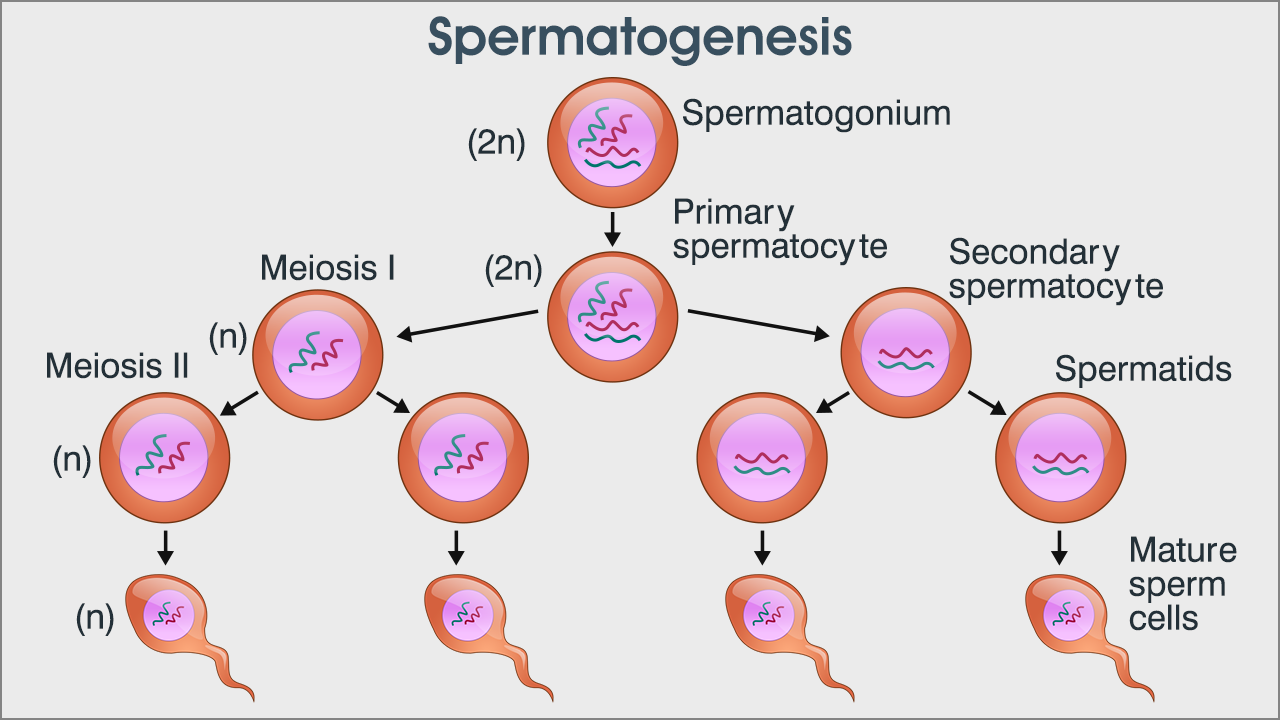
En la fase meiótica o espermatocítica, como su propio nombre indica, ocurre la meiosis. Es decir, es en esta etapa en la que sucede la tan necesaria “transformación” de célula diploide a haploide. Como hemos visto, ahora mismo nos encontramos en un punto en el que tenemos un espermatocito primario, que procede de una diferenciación morfológica de un espermatogonio B.
En este momento, tenemos una célula diploide (2n) y tenemos que conseguir cuatro células haploides (n) para que, cada una de ellas, dé lugar (en la última fase) a un espermatozoide maduro. Es, por lo tanto, en esta segunda fase, que está la clave de la espermatogénesis.
Pero, si solo hiciéramos un proceso de meiosis, conseguiríamos dos células haploides a partir de la primera, pero para que suceda como es debido, necesitamos cuatro. Es por esta razón que en esta etapa tienen lugar dos procesos consecutivos de meiosis.
2.1. Meiosis I
En esta primera meiosis, recordemos que partimos de un espermatocito primario. Y el objetivo de esta etapa es el de, a partir de este espermatocito primario diploide, generar dos espermatocitos secundarios diploides pero con diversidad genética.
¿Cómo se consigue esto? En primer lugar, se forman las tétradas, que son cromosomas constituidos por cuatro cromátides. Entonces, se produce el entrecruzamiento cromosómico, es decir, el intercambio de fragmentos de ADN entre cromosomas homólogos, asegurándose así de que cada espermatocito secundario será único.
Al finalizar este intercambio, se separan los cromosomas y se desplazan a polos opuestos de la célula, la cual se “parte” y da lugar, por fin, a dos espermatocitos secundarios. Ahora falta pasar de 2 diploides a 4 haploides, cosa que conseguimos en la siguiente fase.
2.2. Meiosis II
Cada uno de estos dos espermatocitos secundarios, en cuanto se generan, entran en la segunda meiosis. Los espermatocitos secundarios se dividen en dos células haploides. Es decir, cada una de ellas tiene la mitad de cromosomas.
Cada cromosoma del par migra a un polo de la célula y, después de que se separe en dos y se recomponga la membrana celular, tendremos dos células haploides. Pero, como partíamos de dos espermatocitos secundarios, obtendremos un total de cuatro. Ahora ya tenemos células con 23 cromosomas, las cuales reciben el nombre de espermátidas.
3. Fase espermiogénica
Las espermátidas obtenidas son algo así como espermatozoides inmaduros, pues, a pesar de ser haploides, no tienen su morfología característica, la cual es absolutamente necesaria para poder realizar la fecundación del óvulo.
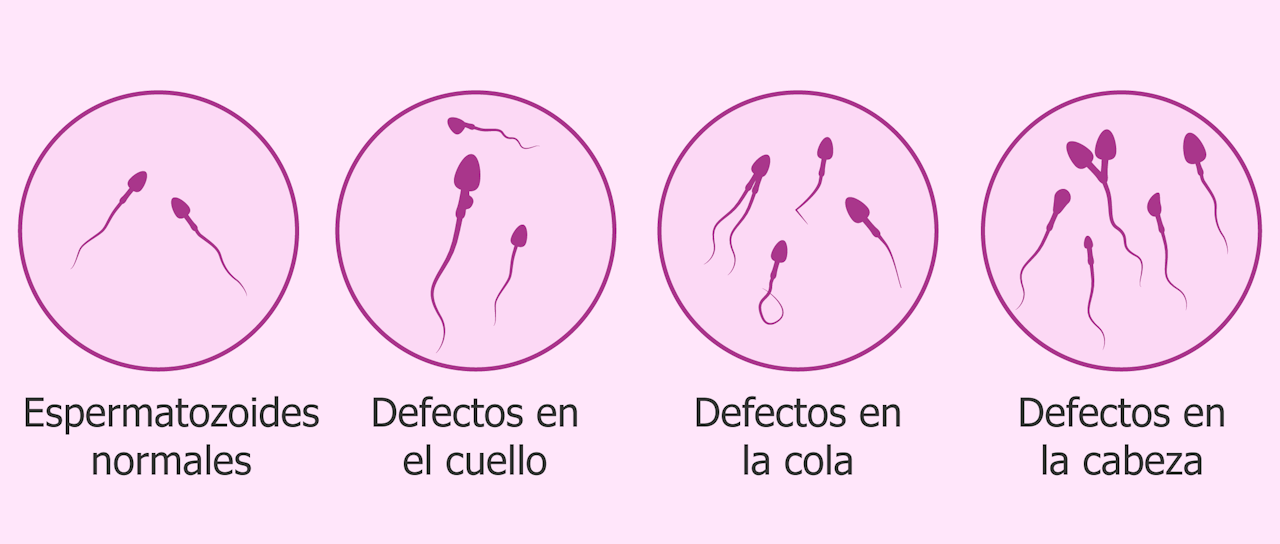
Por ello, en esta última etapa no tienen lugar divisiones celulares (ya tenemos las cuatro células haploides que queríamos), sino cambios morfológicos. Este proceso de maduración puede durar entre 2 y 3 meses y aquellos espermatozoides con defectos cromosómicos son eliminados, por lo que de los 100 millones que se generan al día, no todos completan la maduración.
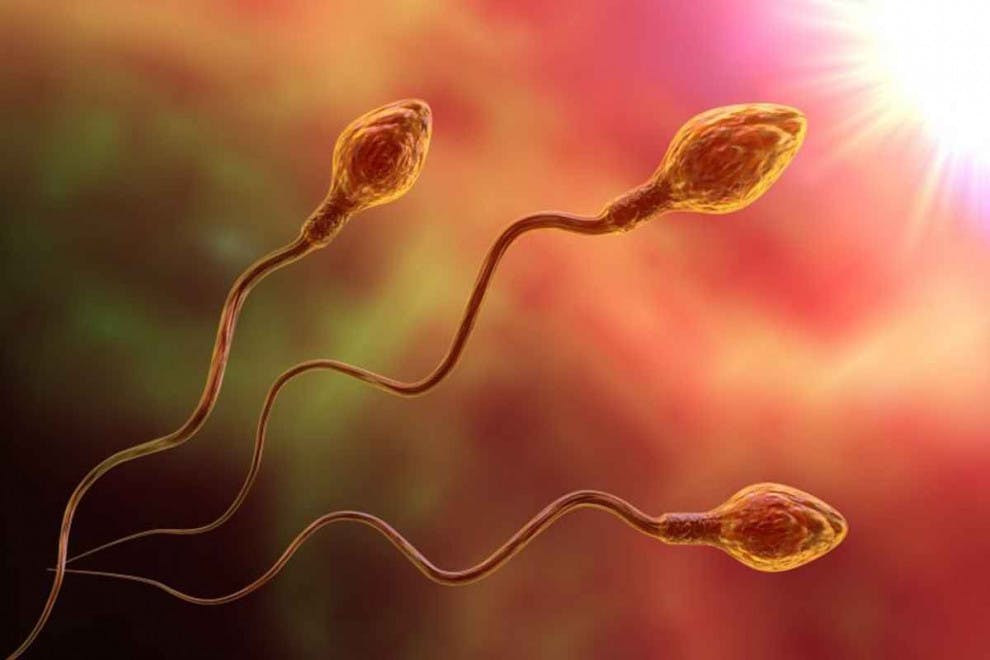
Durante este tiempo, pasamos de una célula esférica como es la espermátida a una célula altamente especializada: el espermatozoide propiamente dicho. En esta fase espermiogénica, las células desarrollan un flagelo de unos 50 micrómetros de longitud con unos microtúbulos que permitirán su desplazamiento a una velocidad muy elevada (considerando su pequeño tamaño) de 3 milímetros al minuto.
Además de esta “cola”, los espermatozoides constan de una cabeza (contenida bajo la misma membrana plasmática que el flagelo) parcialmente esférica que alberga el núcleo de la célula, donde están los cromosomas que se “juntarán” con la información genética del óvulo.
En definitiva, en esta etapa, a partir de una espermátida, se forma una célula flagelada de unos 60 micrómetros de longitud que, una vez es madura, puede considerarse un espermatozoide, el cual saldrá de los túbulos seminíferos y migrará al epidídimo, un conducto que conecta los testículos con los vasos por donde circula el semen, la sustancia mucosa que nutrirá a estas células y les permitirá disponer de un ambiente adecuado para, después de la eyaculación, viajar hasta el óvulo.