La leishmaniasis es una enfermedad parasítica que se produce en los trópicos, subtrópicos y el sur de Europa. Según los Centros para el Control y Prevención de Enfermedades (CDC), está catalogada como una Enfermedad Tropical Desatendida (NTDs). Esto significa que es frecuente en en países en desarrollo de bajos ingresos, sobre todo en sectores poblacionales vulnerables como los niños.
Por esta razón, comprender la dinámica del patógeno y su incidencia es esencial para reducir su expansión epidemiológica. A continuación, mostramos en este espacio todo lo que es necesario saber acerca de esta enfermedad.
Leishmaniasis: una enfermedad ligada a la pobreza
La leishmaniasis es una enfermedad que se distribuye por todo el mundo, pues está presente en 89 países. Aún así, se considera endémica de Asia, África, las Américas y la región mediterránea.
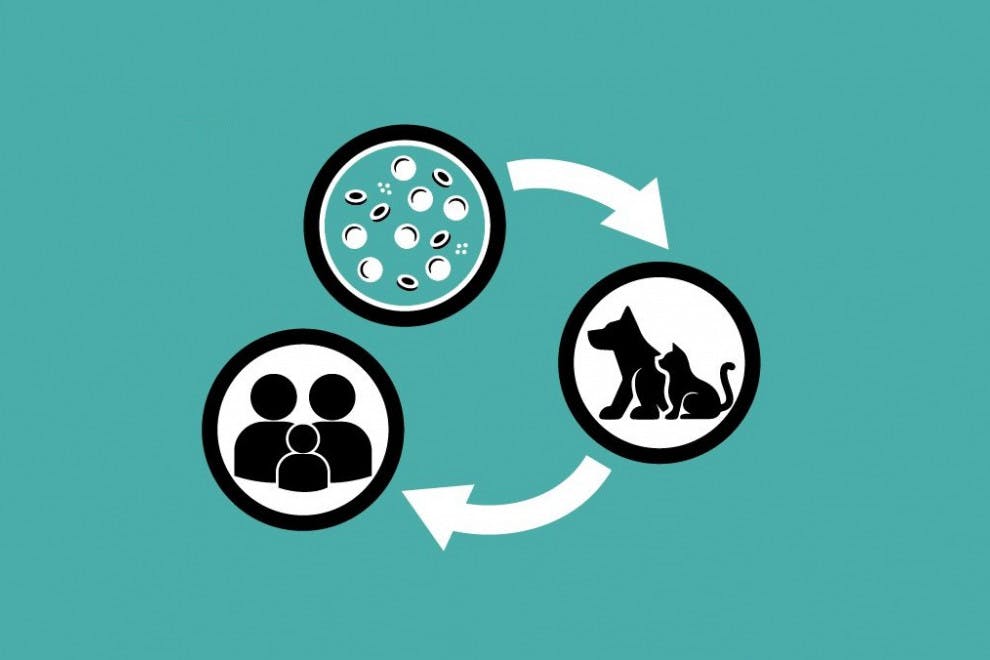
Se trata de una zoonosis (una patología transmitida de un animal al ser humano), pues los géneros de mosca Phlebotomus y Lutzomyia son los vectores transmisores del parásito que la causan. Conocer al parásito responsable de la enfermedad es el primer paso para entenderla, y por ello te lo presentamos a continuación.
Conociendo al patógeno
Leishmania es el género de parásitos protistas que causan la enfermedad en cuestión. Son protozoos intracelulares obligatorios, que según su fase en el ciclo vital, adoptan dos formas diferentes:
- Promastigote: forma alargada con un flagelo anterior. Es extracelular y se multiplica en el interior del vector (la mosca).
- Amastigote: forma esférica de flagelo muy corto. Se multiplica en el interior de las células del hospedador definitivo, el vertebrado.
No vamos a detenernos más en la morfología del parásito que causa la leishmaniasis, pues este presenta un ciclo vital complejo que requiere de especial atención. Te lo contamos en las siguientes líneas.
Un ciclo vital fascinante y complejo
Resulta increíble descubrir que seres vivos morfológicamente tan sencillos como los protozoos pueden presentar ciclos vitales tan intrincados. Resumimos el ciclo de Leishmania de la forma más sencilla posible:
- Los promastigotes se encuentran en la probóscide (trompa) de las moscas antes nombradas, las cuales se alimentan de sangre de vertebrados.
- Estos insectos transmiten el parásito a su hospedador definitivo mediante la picadura.
- El sistema inmune del vertebrado los reconoce, mandando a las células fagocíticas (macrófagos) a que lo “devoren”. Una vez dentro de estas células, el parásito adopta la forma quística de amastigote y comienza a multiplicarse e infectar otras células. Las moscas se reinfectan al picar al vertebrado infectado, ingiriendo en su sangre células parasitadas. Una vez en estos insectos, los amastigotes vuelven a su forma de promastigote, cerrando el ciclo.
Impresionante, ¿verdad? Ni la persona más imaginativa podría idear una estrategia evolutiva tan intrincada para mantener un ciclo parasítico. Dependiendo de diversos factores que veremos en posteriores párrafos, la leishmaniasis se manifiesta a lo largo del ciclo de distintas formas. Esta puede ser visceral o cutánea.
Leishmaniasis y medicina
Una vez descrito el parásito en sí, es natural preguntarse de qué forma afecta al ser humano. En este caso, es esencial recalcar la importancia epidemiológica de la enfermedad, pues se observa un sesgo claro según el país de procedencia y la condición socioeconómica de sus integrantes.
Epidemiología y pobreza
Se estima que entre 12 y 15 millones de personas se encuentran afectadas por la leishmaniasis, y que más de 350 millones están en riesgo de infectarse en cualquier momento dado. Cuanto más conocemos, peor es el escenario, pues se calcula que surgen 2 millones de casos anuales, de los cuales 70.000 terminan con la muerte del paciente.
Debido a la gravedad de la situación, la Organización Mundial de la Salud (OMS), en el año 2010, trató de monitorizar la prevalencia de la enfermedad en distintos países. Estos fueron los resultados:
- El 90 % de los casos de leishmaniasis visceral fueron detectados en Bangladesh, Brasil, Etiopía, India y Sudán.
- El 70 % de los casos de leishmaniasis cutánea fueron detectados en Afganistán, Algeria, Brasil, Colombia, Costa Rica, Etiopía, Irán, Sudán y Siria.
- En algunas áreas la gravedad es tal que, por ejemplo, en Sudamérica se estima que se dan 60.000 casos al año.
Como podemos ver con estas cifras astronómicas, altas temperaturas y pobreza son el caldo de cultivo perfecto para el parásito Leishmania. Diversos estudios han tratado de dilucidar una relación empírica entre la pobreza y la leishmaniasis de forma exitosa.
Algunos de los factores que aumentan el riesgo de contraer la enfermedad son los siguientes:
- Malas condiciones en el hogar pueden promover la aparición de las moscas transmisoras de la enfermedad.
- La pobreza está asociada con dormir en la calle, lo que aumenta la exposición ante el vector.
- Medidas como la utilización de sprays antimosquitos o dormir con redes protectoras están poco implementadas en comunidades subdesarrolladas.
- Convivir con personas infectadas puede aumentar en un 26 % la probabilidad de enfermar, por lo que la falta de diagnóstico facilita la transmisión.
Además de todos estos factores, la pobreza puede promover la progresión y la tasa de mortalidad de la leishmaniasis. Un gran porcentaje de mujeres y niños en Asia y África presentan deficiencias proteicas, de hierro, de vitamina A y zinc entre otros compuestos. Todos estos parámetros, indicativos de desnutrición, están correlacionados con una mayor gravedad de la enfermedad.
Manifestaciones de la enfermedad
La leishmaniasis se puede manifestar de dos formas concretas. Algunas personas, incluso, pueden ser vectores silenciosos de la enfermedad sin presentar signos clínicos diferenciales. A continuación, te mostramos las dos variantes más comunes.
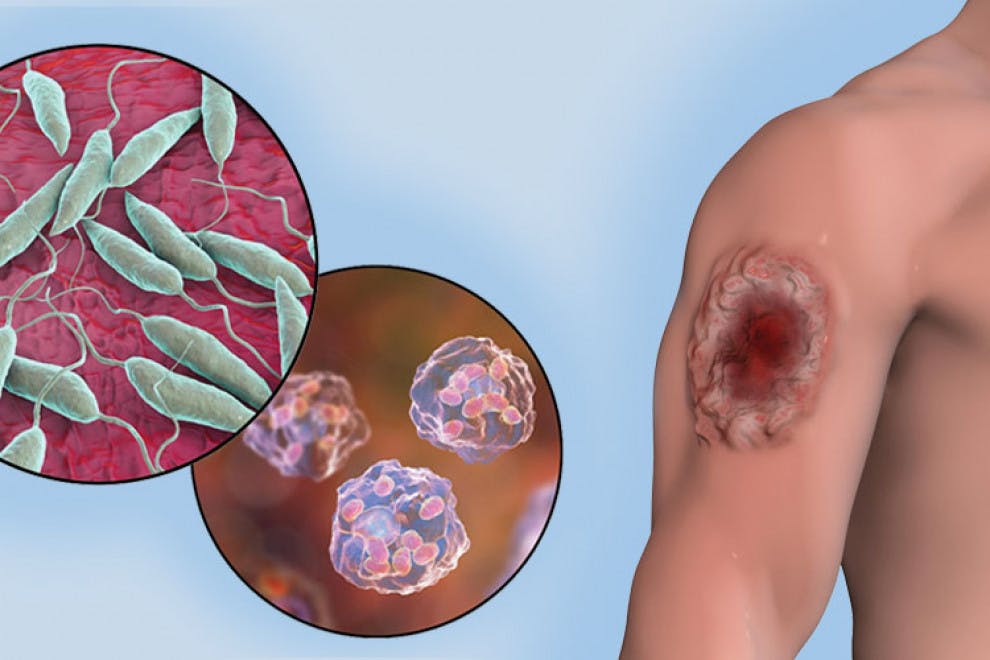
1. Leishmaniasis cutánea
Es la forma más común. Se expresa en el lugar de la picadura de la mosca, que suele ser, de forma general, en orejas, nariz, labio superior, mejillas, piernas, brazos, manos y rodillas. El tiempo de incubación es prolongado, pues los síntomas pueden no comenzar a aparecer hasta las 4 semanas tras la picadura.
Esta forma se caracteriza por el aumento de la temperatura y la aparición de una pápula (de 1 a 10 milímetros de diámetro) en el lugar de la picadura. Dos días después, esta forma se transforma en una pústula, que al reventarse por rascados o de forma espontánea da lugar a una úlcera. Estas ulceraciones no resultan dolorosas ni suelen generar mayores problemas, pero pueden permanecer en la piel del hospedador de 3 meses hasta 20 años.
2. Leishmaniasis visceral
Sin duda, una manifestación de la patología mucho más grave, pues puede afectar a diversos órganos y causar la muerte del paciente. El periodo de incubación tras la picadura puede durar de 3 a 8 meses (con un máximo de dos años), y cursa con tal gravedad, mayoritariamente, en niños pequeños y personas inmunocomprometidas.
Los síntomas principales son fiebre, aumento del tamaño del bazo, aumento del tamaño del hígado, anemia y una disminución en el número total de leucocitos en sangre. A partir del octavo mes se observan síntomas tan evidentes como la aparición de nódulos y edemas cutáneos o el oscurecimiento de la piel. En este punto terminal, la mortalidad de los pacientes aumenta hasta un 90 %.
Tratamiento
El diagnóstico de la leishmaniasis se sospecha por los síntomas llamativos y se confirma en laboratorio tanto por métodos directos (observación del parásito en muestras por biopsia) o métodos indirectos (reconocimiento genético por PCR, por ejemplo).
El único tratamiento con resultados positivos tanto químicos como microbiológicos es mediante la aplicación de antimoniales pentavalentes de forma intravenosa. Se administran al paciente de 2 a 3 mililitros durante un periodo de 12 a 20 días.Pero este fármaco no aporta soluciones sin sus costes: son comunes efectos adversos tales como anorexia, náuseas y alteraciones del ritmo cardíaco entre otros. En estos casos, el tratamiento ha de interrumpirse hasta que el paciente recupere sus funcionalidades biológicas típicas.
Conclusiones
La leishmaniasis es una enfermedad de difícil abordaje y control, pues está muy ligada a las condiciones socioeconómicas de los lugares en los que se produce.
Lo ideal es contar con medidas de prevención tales como la fumigación de espacios públicos y privados, la utilización de redes en la cama que protejan a los habitantes de las moscas durante la noche y la detección rápida de pacientes infectados mediante análisis de muestras. Está claro que esto no es posible en países de bajo ingreso en los que la mayor preocupación es alimentarse y sobrevivir, y por ello, ver una disminución de la prevalencia de la enfermedad es cada vez más poco probable.