La boca no solo es un órgano más de nuestro cuerpo, sino que es una de las estructuras más importantes del organismo. Es mucho más que la zona por la que se ingieren los alimentos. Es también responsable de iniciar la digestión, hacer posible la comunicación verbal, permitirnos disponer del sentido del gusto y albergar la microbiota oral que tantas implicaciones tiene en la salud de todo el cuerpo.
Por tanto, proteger la salud bucal debería ser una de nuestras prioridades. Y aunque todos conocemos cuáles son los hábitos de higiene bucodental más importantes, no siempre cumplimos con ellos. Tendemos a olvidar la salud de la boca y, en este contexto, pueden surgir problemas que, en ocasiones, pueden llegar a ser graves.
Así pues, las enfermedades de la boca son un problema de salud muy frecuente ya que esta está expuesta constantemente a los peligros externos y pueden manifestarse con patologías tanto no infecciosas (como las llagas bucales o incluso el cáncer de boca) como infecciosas, como la gingivitis, la candidiasis, la periodontitis o, por supuesto, las temidas caries.
Las caries afectan en mayor o menor medida al 95% de la población, siendo así una patología no solo extremadamente molesta y dolorosa, sino frecuente. Por ello, en el artículo de hoy y de la mano de las más prestigiosas publicaciones científicas, exploraremos las bases clínicas de las caries y veremos qué clases existen según su sintomatología.
- Te recomendamos leer: “¿La higiene dental previene el Alzheimer?”
¿Qué son las caries dentales?
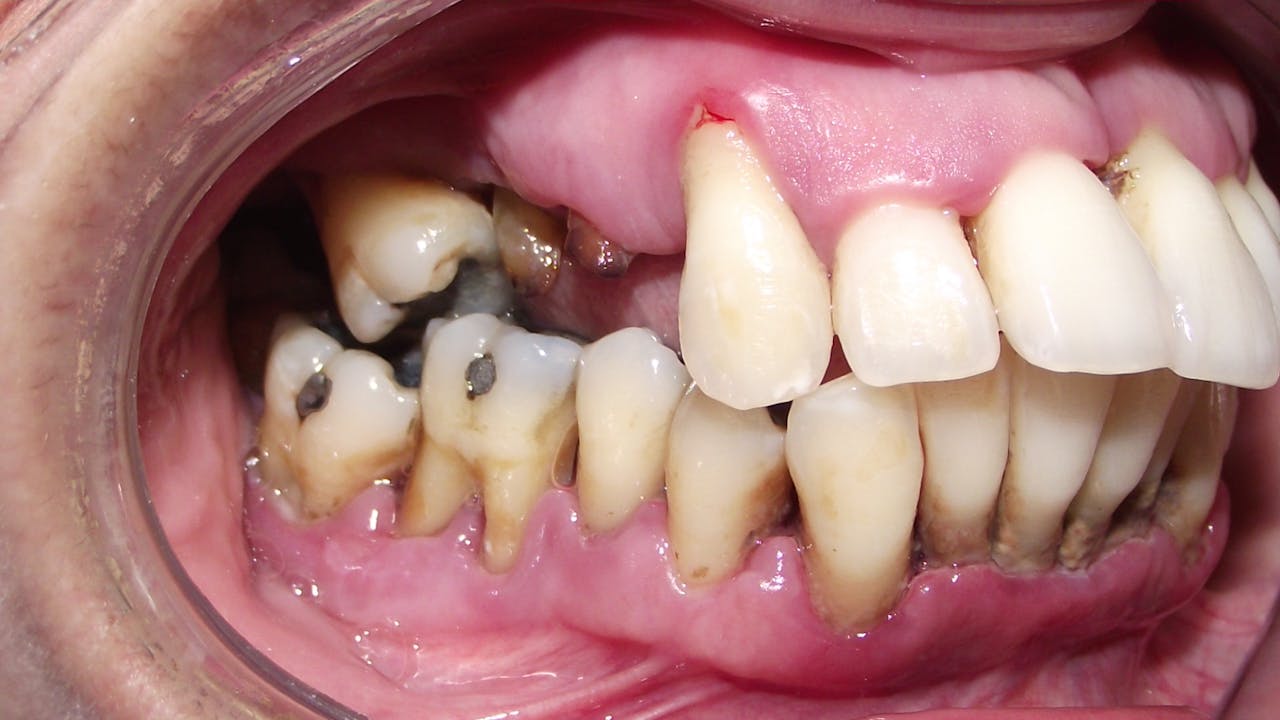
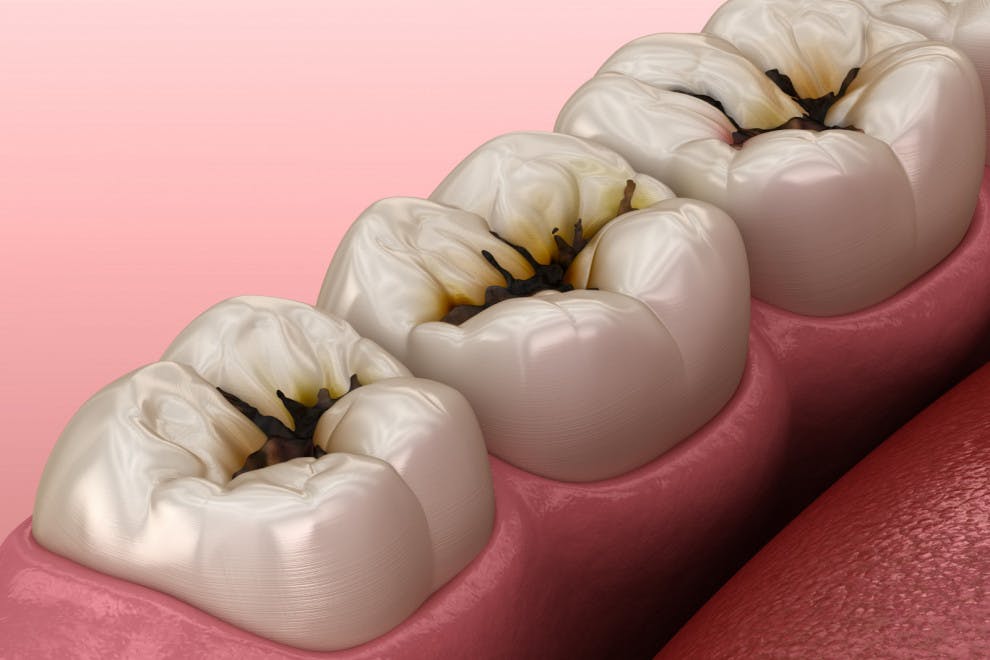
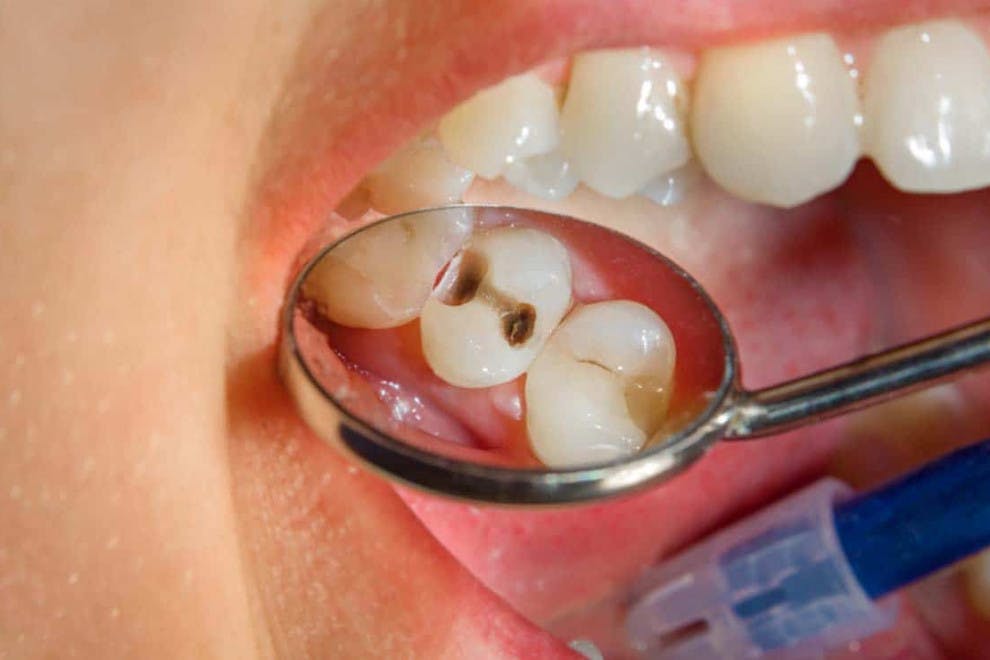
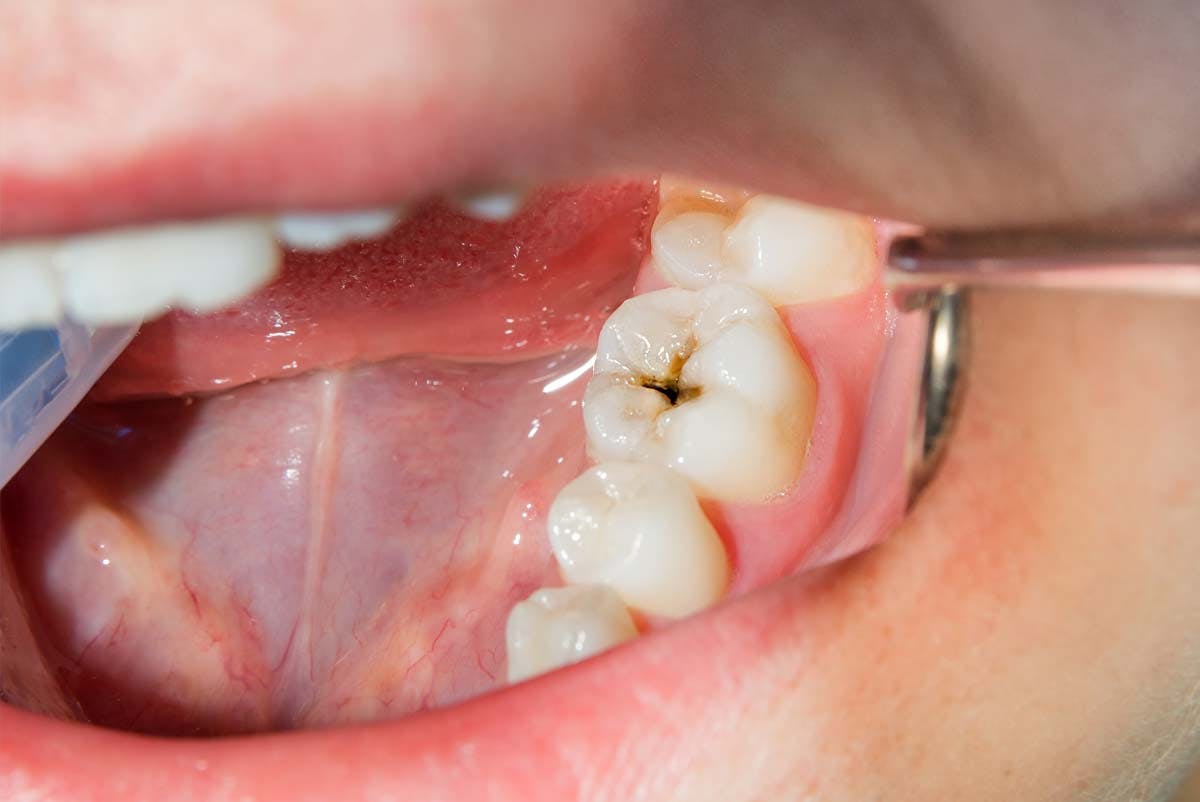
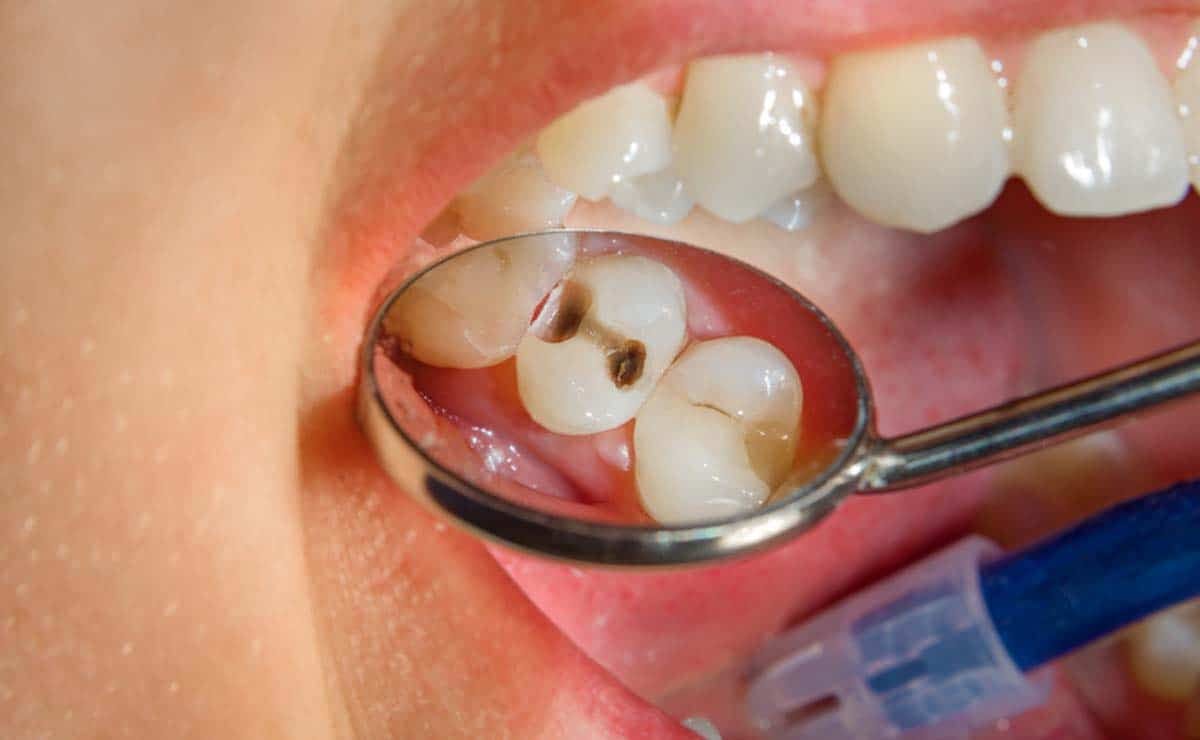
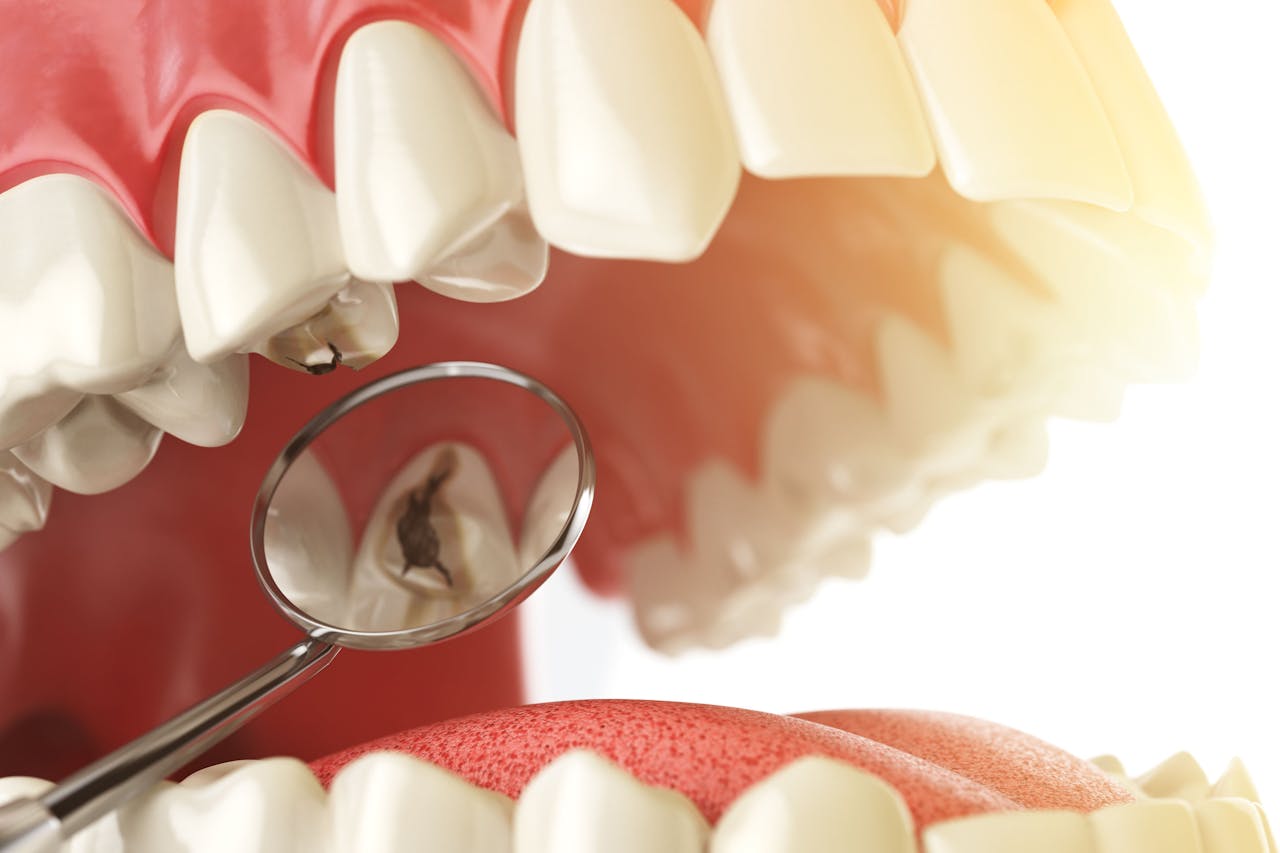
Las caries dentales son una enfermedad odontológica que consiste en la perforación de los dientes a causa de una infección bacteriana en su superficie. Estas bacterias patógenas, tras colonizar la superficie dental y quedar protegidas por una sustancia pegajosa conocida como placa, liberan sustancias ácidas que abren orificios en los dientes.
Estas aberturas provocan daños permanentes en la superficie de los dientes y, por la acidez de las moléculas liberadas, se forman las típicas manchas negras. La higiene bucodental deficiente y el consumo excesivo de azúcar y almidón (los nutrientes “preferidos” de las bacterias) son los principales factores de riesgo para el desarrollo de esta infección dental que constituye una de las enfermedades bucales más comunes y temidas.
Las bacterias responsables de la placa (principalmente Streptococcus mutans*, Lactobacillus, Actinomyces, Prevotella y Veillonella) segregan ácidos que eliminan los minerales del esmalte dental, originando una erosión que abre orificios en los dientes, permitiendo así el acceso a zonas internas de los mismos hasta llegar a la pulpa dental, que ya tiene irrigación sanguínea y nerviosa.
Los nervios de esta pulpa dental se ven oprimidos por la acción patogénica de estas bacterias. Y es en este momento que, de forma abrupta, surge la sintomatología propia de las caries, que se basa principalmente en un intenso (y muchas veces casi inaguantable) dolor, sensibilidad dental, molestias al morder y beber, etc. Además, es posible que, si la enfermedad progresa y las bacterias debilitan la raíz del diente, haya una pérdida de los mismos.
El tratamiento depende del momento en el que se haya detectado (y, por tanto, hayamos solicitado atención médica) la infección. Si es en etapas tempranas (cuando ya se observan manchas negras por la perforación del esmalte pero todavía no hay dolor ya que las bacterias no han llegado a la pulpa), puede ser que los enjuagues con flúor sean suficientes. Pero si la infección ha llegado a zonas más internas, quizás se necesitan empastes, endodoncias e incluso una extracción del diente o de los dientes afectados.
- Te recomendamos leer: “Las 5 diferencias entre caries y sarro (explicadas)”
¿Qué clases de caries existen?
Tras analizar de forma general las bases clínicas de las caries dentales, estamos más que preparados para profundizar en el tema que nos ha reunido: la clasificación de las caries. Y es que en función de su progresión, localización y de la sintomatología específica, existen diferentes tipos de caries dentales y es importante diferenciarlas ya que cada una requiere de un abordaje concreto. Veamos las características de cada una de ellas.
1. Caries de corona
Las caries de corona son aquellas que se desarrollan en la superficie masticatoria de los dientes, siendo especialmente comunes en la población infantil. Así pues, los daños en la superficie dental se producen en la parte superior de la corona, que es la parte visible del diente y la zona cubierta por el esmalte que degradan las bacterias.
2. Caries radiculares
Las caries radiculares son aquellas que se desarrollan como consecuencia de una recesión de las encías. A causa de una gingivitis no tratada, las encías se han degradado tanto que la raíz queda expuesta y, como ya no se encuentra protegida por el esmalte, la placa bacteriana puede colonizar directamente la dentina y desarrollarse así las caries. Son especialmente comunes en personas mayores y surgen por una desmineralización de los dientes.
3. Caries de fisura
Las caries de fisura son aquellas que se desarrollan como consecuencia de la presencia de grietas en la superficie dental. Las bacterias pueden introducirse en estas pequeñas fisuras en la superficie de la corona, aprovechando estas lesiones para colonizar el interior del diente. Son especialmente comunes en los molares, aquellos que se sitúan al fondo de la mandíbula (hay un total de 12), flanqueando a los premolares, siendo los dientes más grandes, teniendo la función de triturar la comida y disponiendo de una forma con cuatro picos.
4. Caries interdentales
Las caries interdentales son aquellas que se desarrollan en la superficie de contacto entre dos piezas dentales contiguas. Afectan a los conocidos como espacios interproximales, el cual es aquel que se ubica entre dos dientes que se encuentran juntos. Es una zona de difícil acceso en el cepillado, por lo que es más propensa que se acumule placa y, por tanto, hay más riesgo de que surjan complicaciones como estas careas. Además, como está en una zona “no visible”, no se observan las manchas negras que alertan de la situación en etapas tempranas, por lo que la detección solo puede realizarse en una revisión odontológica.
5. Caries recurrentes
Las caries recurrentes son aquellas que se desarrollan en una zona que previamente había sufrido una caries pero que se consideraba curada. Generalmente surgen en zonas de un diente en las que ya se ha realizado una obturación o se ha colocado una corona (una corona “artificial”, es decir, una cubierta para el diente hecha a medida y que reemplaza la cobertura natural del diente) para tratar una caries. A pesar de haberse tratado, estas regiones son incluso más propensas a acumular placa, por lo que es más probable que surjan caries.
6. Caries “arrestadas”
Por caries “arrestadas” entendemos aquellas que se vuelven estáticas. Es decir, son caries que dejan de progresar, por lo que el desarrollo de la infección se detiene. Así pues, son aquellas caries que conseguimos estabilizar sin necesidad de curarlas por completo. Las manchas negras persisten pero no hay daños a tejidos dentales más internos.
7. Caries en esmalte
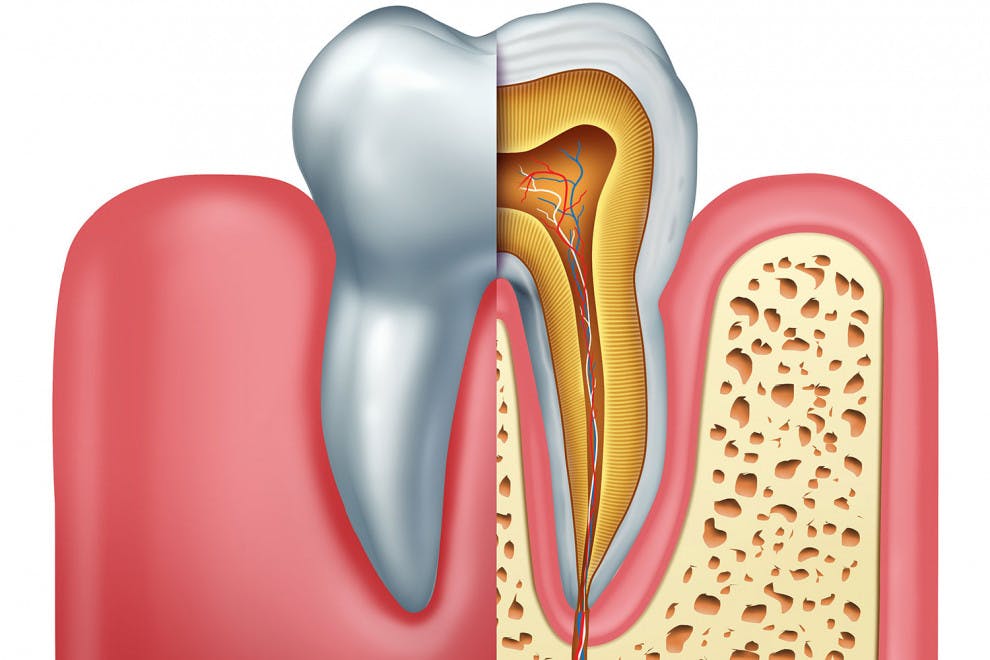
Las caries en esmalte son aquellas que se encuentran en un punto de progresión donde las bacterias solo están dañando al esmalte, que es la capa más externa del diente y, a la vez, la más dura debido a la mineralización a base de calcio y fósforo. Se trata de la estructura más dura del cuerpo humano y carece de irrigación nerviosa, por lo que en este punto, la infección no se manifiesta con dolor.
Recubre la corona del diente, siendo una estructura transparente que alberga la microbiota dental pero también donde empieza el progreso de la caries, con las bacterias patógenas liberando sustancias ácidas que terminan por generar pequeños orificios o aberturas en este esmalte, permitiendo así el acceso a la siguiente estructura.
- Para saber más: “Las 10 partes del diente (y sus funciones)”
8. Caries en dentina
Las caries en dentina son aquellas en las que las bacterias se encuentran en la dentina, una zona por debajo del esmalte y con una constitución similar al hueso. Sin tener en cuenta la raíz, es la mayor parte del diente y es el responsable de dar el color blanco característico. Cuando las bacterias se encuentran en esta zona, las sustancias liberadas hacen que surjan manchas negras en esta dentina. Además, al ya tener irrigación nerviosa, la infección empieza a cursar con dolor.
9. Pulpitis
Por pulpitis entendemos aquella fase de la enfermedad en la que la caries ha llegado a afectar a la pulpa, la cual es, en esencia, el núcleo del diente. Se trata de un tejido blando (con la función de renovar las células del diente y asegurarse de que este mantenga su funcionalidad) con mucha irrigación nerviosa y sanguínea, con una sensibilidad mucho mayor que la dentina. De ahí que, cuando las bacterias han llegado a esta zona tan interna, el dolor es prácticamente insoportable.
10. Periodontitis
La periodontitis es una enfermedad odontológica (más que una fase de las caries, es una gingivitis llevada al extremo) en la que las bacterias han progresado tanto y han dañado tanto a los tejidos dentales que empieza una destrucción del hueso que sostiene los dientes. Los daños son irreversibles y, además de que hay riesgo de que las bacterias diseminen a la sangre, hay riesgo de que los dientes se caigan ya que estos pierden por completo su punto de sujeción.