A pesar de que no siempre lo consideremos como tal, el esqueleto humano es una estructura viva y dinámica, con unos huesos compuestos tanto por células óseas como por minerales de fósforo y fibras de colágeno que confieren rigidez. En este sentido, cada uno de los 206 huesos de nuestro cuerpo es un órgano individual con una gran importancia en nuestro organismo.
Y es que los huesos cumplen con innumerables funciones en nuestra fisiología, tales como sostener al resto de tejidos, permitir la locomoción, proteger a los órganos internos, producir células sanguíneas, contener reservas de ácidos grasos, almacenar fósforo y calcio, servir de apoyo para los músculos, etc. Pero, como siempre, una gran complejidad fisiológica viene ligada a un riesgo de desarrollar afecciones.
Y aunque las patologías óseas en las que solemos pensar son fracturas de hueso, cánceres óseos o problemas de osteoporosis (por pérdida de densidad ósea), no debemos olvidar que los huesos son tejidos y vivos y, como tal, son susceptibles de ser infectados. Y cuando esto ocurre, estamos ante una situación conocida como osteomielitis que debe ser tratada de inmediato.
La osteomielitis es una enfermedad ósea que consiste en una infección del hueso por parte de bacterias del género de los estafilococos, algo que, sin tratamiento, puede acarrear graves consecuencias para la salud. Por ello, en el artículo de hoy y de la mano de las más prestigiosas publicaciones científicas, vamos a indagar en las bases clínicas de la osteomielitis.
- Te recomendamos leer: “Las 10 enfermedades óseas más comunes”
¿Qué es la osteomielitis?
La osteomielitis es una enfermedad ósea que consiste en una infección del hueso causada casi siempre por bacterias, en concreto del género de los estafilococos. Estos gérmenes pueden llegar al hueso y colonizarlo, llevando así a la sintomatología habitual de esta patología que consiste en inflamación, dolor, fiebre, debilidad y fatiga.
Aun así, el verdadero problema de la osteomielitis viene dado por la posibilidad de que, en casos severos, se produzca la muerte de las células óseas, derivando así en una necrosis que, sin tratamiento, puede poner en peligro la vida del paciente.
Afortunadamente, pese a que en el pasado se consideraba una enfermedad incurable, hoy existen tratamientos que permiten detener la infección gracias a la administración de antibióticos e incluso, en caso de que haya habido muerte de tejido óseo, se puede realizar una cirugía para extirpar la masa ósea necrosada. Veamos, pues, exactamente cuáles son sus causas, sus síntomas y el tratamiento.
Causas
La causa detrás de la osteomielitis es, como hemos dicho, sufrir una infección en un hueso del cuerpo. Dicha infección es causada casi siempre por bacterias (aunque hay casos puntuales provocados por hongos), en concreto del género Staphylococcus, un grupo de bacterias que habita normalmente nuestra piel y fosas nasales de personas sanas pero que, bajo ciertas circunstancias, como la llegada al tejido óseo, pueden comportarse como patógenas.
Pero, ¿cómo llegan los patógenos al hueso? Existen distintas formas en las que esto puede ocurrir. Por un lado, es posible que la infección ocurra directamente cuando una fractura de hueso es tan severa que este sobresale a través de la piel y pone en contacto el tejido óseo con el medio externo. Pero esto es poco habitual.
Generalmente, la infección suele ocurrir cuando, después de sufrir una herida punzante bastante profunda (por un objeto o una mordedura de animal), esta se infecte y los gérmenes que hayan entrado al cuerpo diseminen hasta el hueso cercano, desarrollando así una infección ósea. Del mismo modo, puede ocurrir incluso en un ambiente clínico, cuando una persona pasa por una cirugía de corrección de fracturas, reemplazo de articulaciones o cualquier otra intervención quirúrgica que exponga el hueso al exterior.
Por otro lado, también es posible que la infección ocurra sin que haya una exposición del hueso. Y es que la llegada de los gérmenes al mismo puede suceder a través de la circulación sanguínea. Así, los patógenos que están provocando una infección en otra parte del cuerpo (como una neumonía, una uretritis o una cistitis como supuestos más comunes) diseminan a través de la sangre hasta un hueso, causando así una infección secundaria en el mismo.
Sea como sea, debemos tener claro que los huesos, gracias al papel del sistema inmunitario y de su propia estructura morfológica, son bastante resistentes a las infecciones. De ahí que la osteomielitis sea una enfermedad relativamente extraña con una incidencia aproximada de 21 casos por cada 100.000 habitantes. Y esto es parte es debido a que, para que se desarrolle, debe existir una debilidad o falta de protección en los huesos.
Así pues, es importante contemplar los factores de riesgo: ser de edad avanzada (los huesos van perdiendo protección a medida que envejecemos), sufrir diabetes, tener problemas en la circulación, haber pasado por una cirugía ósea, padecer una debilitación del sistema inmunitario, tener una adicción a drogas inyectadas, haber pasado por un tratamiento oncológico, haber pasado por una intervención donde se han introducido en el cuerpo catéteres o vías intravenosas, etc. Todos estos supuestos incrementan el riesgo de que los gérmenes infecten el hueso tras haber entrado en contacto con una estructura ósea o haber diseminado a través del torrente sanguíneo.
- Te recomendamos leer: “Las 13 partes de los huesos (y características)”
Síntomas
La sintomatología de la osteomielitis incluye inflamación del hueso, fiebre, enrojecimiento en la zona de la infección, dolor, calor en la región y fatiga, aunque es importante apuntar que hay veces, especialmente en bebés, personas mayores y pacientes inmunodeprimidos, donde no se desarrollan síntomas claros o estos pueden confundirse con los de otras afecciones.
Aun así, hay que estar atento a cualquiera de estas situaciones, sobre todo si se cumplen con factores de riesgo como los que hemos visto, pues más allá de que esta sintomatología sea severa, el verdadero problema es que hay riesgo de que la osteomielitis derive en complicaciones graves que pueden suponer un peligro para la vida de la persona.
Sin tratamiento, una infección del hueso puede ocasionar una artritis séptica (la infección ósea se expande a las articulaciones cercanas, causando una inflamación de las mismas), cáncer de piel (hay probabilidades de que en la piel circundante se desarrollen tumores malignos), crecimiento deficiente de los huesos (aplicable cuando quien sufre la patología es un bebé o niño en edad de crecimiento) e incluso necrosis.
Esta osteonecrosis, es decir, una muerte de las células óseas, ocurre cuando la infección del hueso impide la correcta circulación de la sangre al interior del hueso, por lo que las células que lo constituyen, al no recibir oxígeno y nutrientes, empiezan a morir. Esta situación puede provocar la muerte del paciente a causa del tejido necrosado, por lo que es esencial realizar una cirugía de extirpación de la masa afectada.
- Te recomendamos leer: “Las 3 diferencias entre Osteoporosis y Artrosis (explicadas)”
Diagnóstico y tratamiento
Por el riesgo de complicaciones, es esencial diagnosticar la osteomielitis precozmente. El diagnóstico pasa primero por una exploración física con una palpación de la zona con sintomatología. Esto ya puede indicar al médico que existe una infección ósea, pero se realizarán pruebas complementarias que empiezan siempre con un análisis de sangre.
Una analítica sanguínea puede indicar, si se observan niveles elevados de glóbulos blancos, que existe una infección, al tiempo que, en caso de que la osteomielitis se haya debido a una diseminación a través de la sangre, podrán directamente detectarse patógenos en la misma. Con ello, sumamos indicios que, para diagnosticar la osteomielitis, deberán ser acompañados de otras pruebas.
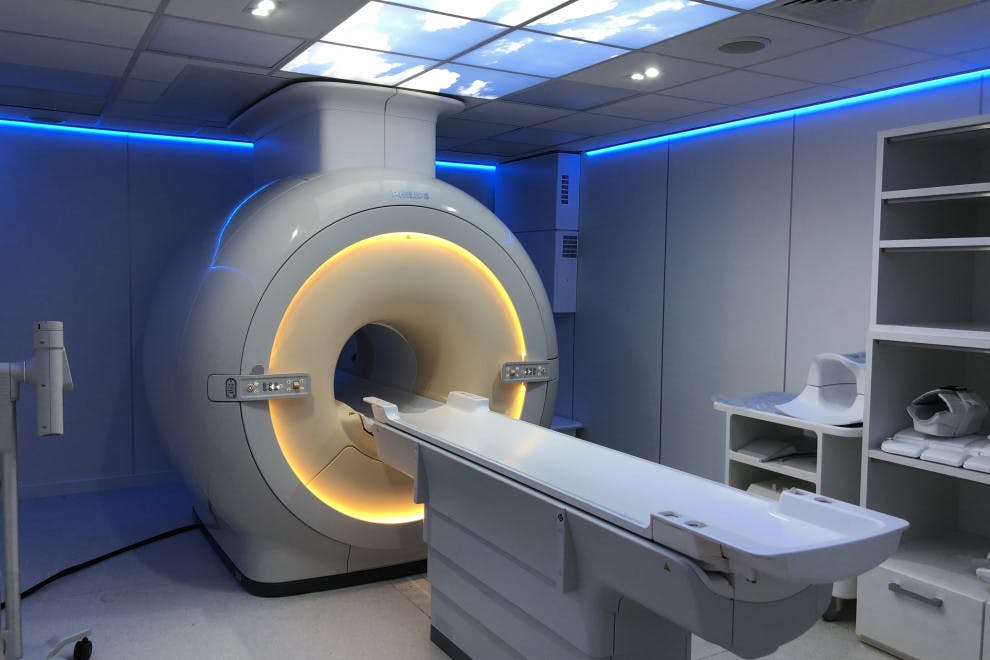
En ese momento, se realiza un estudio de diagnóstico por imagen, que puede consistir en una radiografía o en una resonancia magnética (y en caso de que la persona no pueda someterse a esta, una tomografía computarizada). Estas pruebas revelarán daños en los huesos que, ahora sí, permitirán determinar si existe una infección y cuál es el grado de afectación.
Si la situación no es demasiado grave, esta puede abordarse con la administración de antibióticos, los cuales generalmente se administran de forma intravenosa durante varias semanas (unas seis, aproximadamente). Pero para saber qué antibiótico debe usarse, debe conocer el germen en cuestión. Y, para ello, se realiza una biopsia ósea, es decir, una extracción del tejido óseo infectado, intervención que, dependiendo de la región, puede realizarse de forma poco invasiva o a través de una cirugía abierta.
Sea como sea, a no ser que no haya habido complicaciones (en alusión principalmente a la necrosis), esta administración de antibióticos es suficiente para tratar la infección. Pero si las pruebas de detección por imagen revelan daños severos en el hueso, incluido la muerte de las células óseas, no bastará con una terapia antibiótica, habrá que recurrir a la cirugía.
Esta, dependiendo de las circunstancias y de la gravedad, puede consistir en un drenaje del pus o líquido en la zona infectada, restauración del flujo sanguíneo al hueso, extirpación de objetos extraños (si todo se ha debido a la introducción en el cuerpo de un material extraño), extirpación de tejidos necrosados, extirpación del hueso e incluso, en los casos más graves y como último recurso, una amputación de la extremidad.
¿Qué clases de osteomielitis existen?
Una vez entendidas las bases clínicas de la osteomielitis, es el momento de indagar en su clasificación. Y es que dependiendo de sus características, una infección en el hueso puede ser de tres clases distintas. Veamos, pues, qué tipos de osteomielitis existen y cuáles son sus particularidades médicas.
1. Osteomielitis supurativa
La osteomielitis supurativa es aquella forma aguda de la enfermedad, caracterizada por un dolor intenso, calor, enrojecimiento y secreción de pus. En esta, a nivel diagnóstico, no se observan alteraciones óseas, pues no ha pasado el suficiente tiempo como para que haya daños severos en los huesos. Pero, “por suerte”, la sintomatología es repentina y clara, por lo que es importante iniciar el tratamiento con antibióticos.
2. Osteomielitis crónica esclerosante
La osteomielitis crónica esclerosante es aquella forma crónica de la enfermedad, con un curso más asintomático o, como mínimo, con unos síntomas más atenuados, pues el proceso infeccioso está encapsulado y separado del resto del hueso. Suele derivar de una osteomielitis aguda no tratada y ya se perciben alteraciones óseas. Además, este progreso puede derivar en complicaciones graves y es difícil su detección a través de síntomas.
3. Osteomielitis de Garré
La osteomielitis de Garré, también conocida como osteomielitis periostitis proliferativa, es aquella forma de la enfermedad que, debido a un espesamiento del periostio (la membrana de tejido conectivo que recubre el hueso), clínicamente va asociada a tumefacción y dolor de moderado a intenso. En las radiografías se percibe esta tumoración y debe ser tratada para evitar complicaciones.