En los últimos años, la microbiota vaginal, comúnmente conocida como flora vaginal, ha ido adquiriendo cierto protagonismo en el cuidado de la salud sexual y reproductiva de las mujeres. En efecto, parece ser que tener una microbiota vaginal sana puede ser sinónimo de salud.
Descrita por primera vez por el ginecólogo Döderlein en el 1894, se trata de un ecosistema complejo constituido principalmente por bacterias del género Lactobacillus. Aunque su composición difiere entre las personas y evoluciona durante toda la vida, estos actúan como potentes estabilizadores del ambiente vaginal.
Los lactobacilos se asocian de una manera muy íntima con la mucosa vaginal y actúan como un escudo protector frente a las infecciones del tracto genital. Además, existen una serie de patologías asociadas con la disminución de la población de lactobacilos.
Así pues, en el artículo de hoy veremos en qué consiste la flora vaginal, cuáles son sus funciones y qué sucede cuando esta barrera natural se ve alterada.
- Te recomendamos leer: "Las 6 funciones de nuestra microbiota"
¿Qué es la flora vaginal?
En la vagina habitan una infinidad de microorganismos que conforman el ecosistema cervicovaginal. Este conjunto de microorganismos, que reciben el nombre de microbiota, coexisten en un equilibrio dinámico y establecen conexiones complejas entre sí.
Hoy en día, se conoce que esta microbiota no presenta una diversidad demasiado elevada (por lo que respecta a especies) y se caracteriza por tener una alta abundancia de bacterias del género Lactobacillus.
Siendo los Lactobacillus las bacterias predominantes, las mujeres sanas en edad reproductiva suelen mostrar especies como Lactobacillus crispatus, L. iners, L. jensenii o L. gasseri. La proporción de estos puede diferir en cada mujer y se ha visto que una especie suele dominar sobre las otras.
- Te recomendamos leer: "Los 20 mitos sobre las bacterias y los virus, desmentidos"
Además de las especies antes mencionadas, se han descrito cerca de 250 especies bacterianas, como Atopobium vaginae y Gardnerella vaginalis, así como el hongo Candida albicans. Su presencia y abundancia depende de factores como la etnia, el entorno y de la actividad sexual, entre otros. Sin embargo, estas dos últimas pueden proliferar de manera descontrolada y generar infecciones oportunistas.
El reservorio natural de los lactobacilos vaginales es el intestino. Cuando las mujeres entran en la pubertad, las bacterias migran desde el ano y llegan a la vagina a través del periné y la vulva. Se podría decir, pues, que la microbiota vaginal “hereda” parte bacterias procedentes de la microbiota intestinal.
Sin embargo, factores como la edad, el embarazo y recibir tratamientos farmacológicos pueden hacer variar la composición de este microbioma. Por ejemplo, durante el embarazo se produce un gran aumento de lactobacilos en consecuencia de la mayor producción de hormonas. En cambio, durante la menopausia, la cantidad de lactobacilos disminuye y esto genera los conocida sequedad vaginal.
Estos lactobacilos habitan en la vagina sin causar enfermedades a la vez que promueven un correcto mantenimiento del equilibrio vaginal. Y esto no es todo: gracias a su presencia impiden la colonización y mitigan el crecimiento de otros microorganismos adversos, incluidos aquellos que son causantes de las infecciones de transmisión sexual. Esa función defensiva la ejercen generando una capa protectora y produciendo compuestos antimicrobianos.
¿Qué funciones desempeña?
Desde el primer estudio microbiológico sobre la vagina humana, realizado en 1894, los lactobacilos han sido descritos como los principales “pobladores” del aparato genital femenino. Por esta razón, se considera que tienen un papel fundamental en el mantenimiento del ecosistema vaginal ya que pueden prevenir la proliferación excesiva de otros microorganismos oportunistas que habitan en la vagina.
De la misma manera, también impiden la colonización de otros patógenos que pueden generar infecciones de patología urogenital (por ejemplo, una infección de orina). Como hemos comentado anteriormente, cuando Gardnerella vaginalis crece demasiado puede producir una vaginosis bacteriana, un proceso que se conoce como infección oportunista. Las funciones defensivas las ejercen a través de los siguientes mecanismos:
1. Forman una capa protectora
Los lactobacilos se adhieren a la mucosa vaginal de una manera muy específica. Gracias a que tienen una estructuras superficiales denominadas adhesinas, reconocen los receptores de la superficie epitelial y conforman una unión.
Es precisamente esta asociación entre los lactobacilos y el epitelio vaginal la que acaba generando una biopelícula que protege a la mucosa frente la colonización por microorganismos indeseados.
2. Producen ácido láctico
La vagina tiene un pH aproximadamente de 4, lo que indica que es una cavidad con un ambiente ácido. Pero, ¿de dónde surge esta acidez? Las células epiteliales, especialmente en las mujeres fértiles, tienden acumular glucógeno el cual es convertido en ácido láctico por los lactobacilus a través de la fermentación. Es precisamente este ácido láctico el que genera estas condiciones ácidas que inhiben el crecimiento de otros agentes patógenos.
3. Producen compuestos antimicrobianos
Los lactobacilos también tienen la capacidad de producir agua oxigenada, la cual es conocida por tener un efecto bactericida (que mata bacterias). Además, se ha visto que este efecto se ve potenciado con la presencia de otros compuestos típicos del mucus uterino como el cloruro, concentración del cual asciende durante la ovulación.
También generan una multitud de bacteriocinas: péptidos con actividad antimicrobiana con la propiedad de destruir otras células, así como agentes tensioactivos. Estos últimos tienen la capacidad de solubilizar las envueltas de otros microorganismos indeseados.
4. Se coagregan con otros patógenos
Estas bacterias que conforman esta importante capa protectora también tienen capacidades agregantes. De esta manera, “envuelven” los patógenos potenciales y en ellos expulsan los compuestos expuestos anteriormente generando un efecto microbicida de notable actividad.
5. Estimulan el sistema inmune
No podríamos acabar este apartado sin antes hablar de cómo ayudan al sistema de vigilancia de nuestro cuerpo: el sistema inmune. Aunque este esté diseñado para reconocer y atacar todas aquellas células que no son propias, se ha adaptado para no atacar a la microbiota vaginal.
- Te recomendamos leer: "Los 8 tipos de células del sistema inmune (y sus funciones)"
La presencia de lactobacilos en el tracto genital hace que el sistema inmunitario siempre esté atento y nunca se relaje. En consecuencia, si llega algún patógeno a esta zona, las células del sistema inmunológico ya estarán preparadas para entrar en acción y neutralizar la infección.
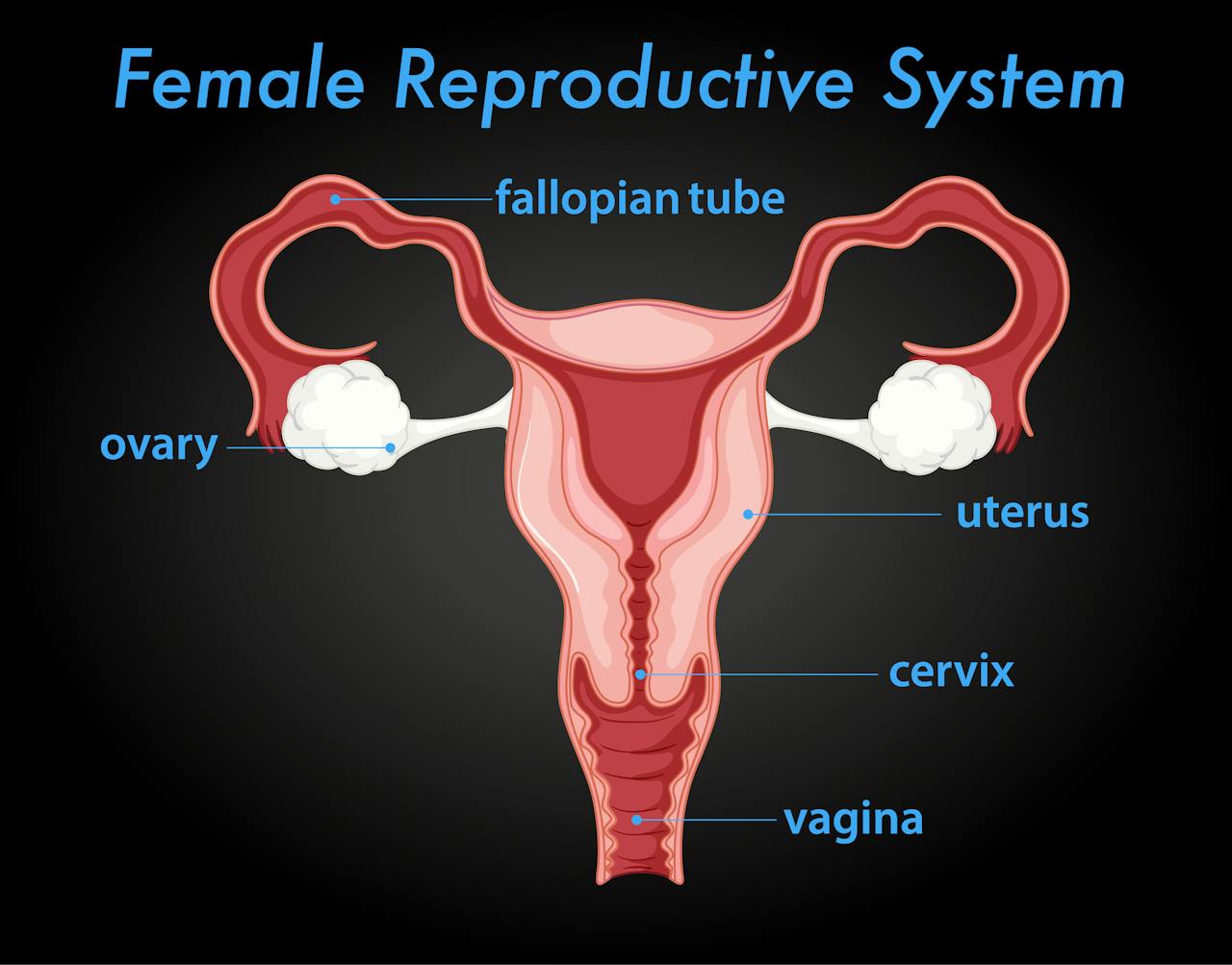
Cuando el equilibrio se altera
Sin embargo, a veces la concentración de lactobacilos vaginales puede disminuir por debajo de un nivel crítico. Bajo este escenario, otros microorganismos que se encuentran en la vagina en proporción menor u otros de origen exógeno pueden proliferar y hacerse dominantes.
Los principales cuadros que se asocian con la disminución de lactobacilos son los siguientes:
- Vaginosis bacteriana: infección bacteriana causada habitualmente por Gardnerella vaginalis. Suele ser la manifestación más común de la alteración de la microbiota vaginal.
- Candidiasis: infección causada por el hongo Candida albicans.
- Tricomoniasis: infección de transmisión sexual causada por Trichomonas vaginalis.
- Infecciones del tracto urinario inferior: como consecuencia de la presencia de enterobacterias presentes en las heces u otras.
Las causas de esta desestabilización microbiana pueden ser muy variadas. Se debe tener en cuenta que el hábitat vaginal sufre frecuentes cambios originados por su propia fisiología. Por ejemplo, la presencia de estrógenos (una de las hormonas que regulan el ciclo menstrual) parece que favorecen la adherencia y proliferación de Candida y Trichomonas vaginalis.
Por otro lado, la menstruación también provoca cambios en el pH vaginal, haciéndolo más neutro. Esta circunstancia hace que los lactobacilos tengan más dificultades para crecer y genera un escenario donde los otros microorganismos patógenos tienen más posibilidades de desarrollarse. Otro factor desestabilizador es el uso prolongado de tampones, los cuales también tienden a elevar el pH.
En resumidas cuentas, la disminución de la acidez vaginal es lo que más afecta y podría considerarse un factor predisponente para la proliferación excesiva de patógenos oportunistas.
Complementariamente, se ha visto que los dispositivos intrauterinos (DIU) también pueden afectar el correcto desarrollo de la población de lactobacilos, favoreciendo la aparición de vaginosis, así como el uso de antibióticos sistémicos. Finalmente, el estrés y el consumo de tabaco también pueden tener fuertes implicaciones.
- Te recomendamos leer: "Los 9 métodos anticonceptivos: ¿cuál es mejor?"
Cómo tener cura de la microbiota vaginal
Existen una serie de acciones que permiten actuar sobre el equilibrio de la microbiota. La primera es mediante el uso de probióticos, que son bacterias vivas. Estos se usan cuando la microbiota vaginal está alterada y están compuestos por microorganismos vivos. La intención del tratamiento es volver a repoblar la vagina de bacterias beneficiosas. Actualmente existen en el mercado un amplio abanico de probióticos vaginales.
Asimismo también existen otros preparados vaginales que, si bien no contienen microorganismos vivos, están compuestos por ácido láctico y glucógeno. Conocidos como prebióticos, favorecen el crecimiento de los lactobacilos.
Finalmente, hay una serie de consejos que pueden ayudar a preservar su equilibrio:
- Después de orinar, se recomienda limpiar los genitales de delante hacia atrás. Así se evita que las bacterias de origen fecal contaminen el ambiente vaginal.
- Evitar el uso de jabones fuertes para la higiene íntima que alteren el pH vaginal.
- Usar ropa interior de algodón para favorecer una correcta transpiración de la zona.
Se debe tener en cuenta que la microbiota vaginal, si bien desempeña importantes funciones de protección, también se trata de una flora muy alterable. Saber de su presencia es el primer paso para entender mejor la salud sexual de las mujeres.